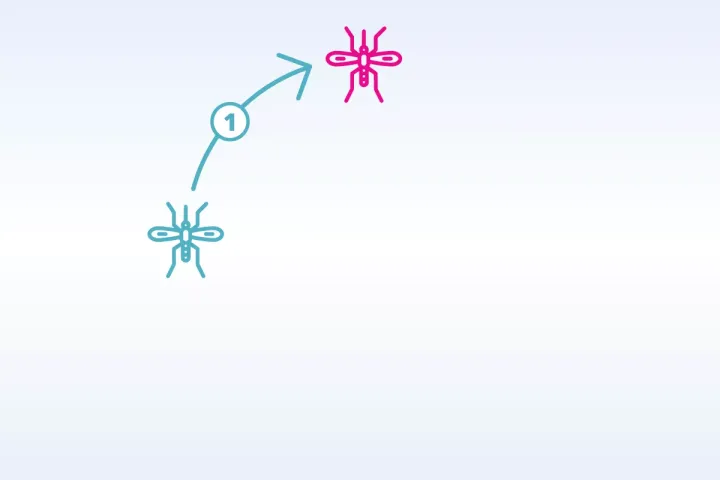
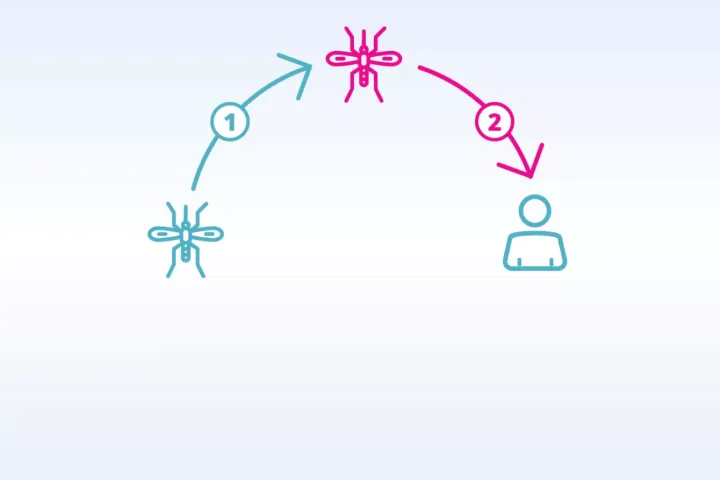
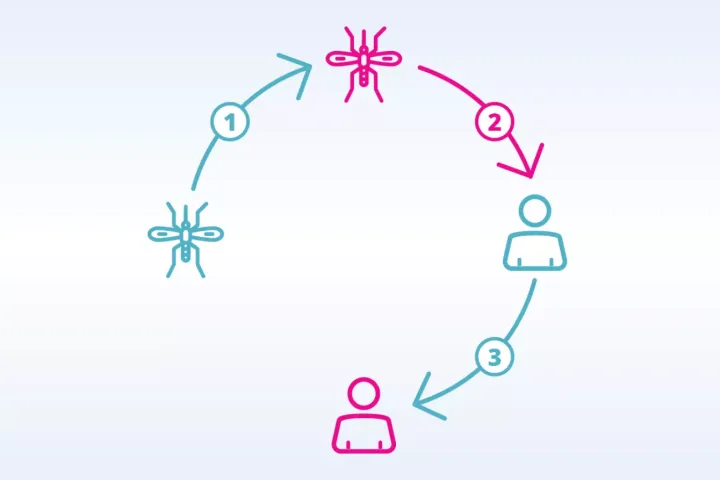
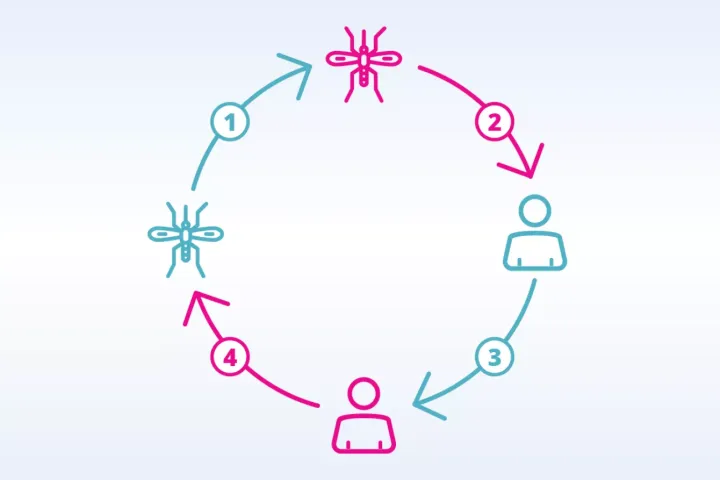
Nach dem Stich einer infizierten Aedesmücke folgt die sogenannte Inkubationszeit, in der sich das Dengue-Virus im menschlichen Körper vermehrt. In dieser Zeit treten noch keine Symptome auf, doch das Immunsystem wird bereits aktiviert. Die Viren werden erkannt, außerdem signalisieren die infizierten Zellen das Eindringen von Krankheitserregern. Spezialisierte Abwehrzellen (Makrophagen) sind als erste vor Ort und aktivieren über Signalmoleküle weitere Immunzellen.
Das Ziel dieser Immunreaktion ist es, den Angriff der Krankheitserreger zu stoppen und die Viren unschädlich zu machen, aber auch langfristig auf zukünftige Infektionen vorbereitet zu sein. Das Immunsystem reagiert auf 2 Arten auf eine Infektion, nämlich mit der angeborenen Immunantwort und der erworbenen Immunantwort. Die angeborene Antwort ist sehr schnell und kann viele Krankheitserreger innerhalb von Stunden bekämpfen. Die erworbene Immunantwort entspricht einem hochspezialisierten Werkzeug, das den Krankheitserreger ganz spezifisch bekämpft. Eine zentrale Rolle spielen dabei Antikörper. Sie erkennen spezifisch Virusproteine wie zum Beispiel das NS1-Protein. Die Antikörper markieren die Fremdstoffe für die Zerstörung durch Immunzellen oder machen sie selbst unschädlich. Wenn eine Infektion überstanden ist, sinkt die Anzahl der Antikörper im Blut, Dengue-Antikörper sind jedoch ein Leben lang nachweisbar und bieten einen Schutz vor einer neuerlichen Infektion.
Menschen, die in Endemiegebieten leben, stecken sich zumeist schon im Kindesalter an und sind als Erwachsene dann immun. Reisende aller Altersstufen, die aus Regionen kommen, in denen Dengue-Fieber nicht vorkommt, sind wahrscheinlich nicht immun und daher besonders gefährdet.1
INFEKTIONSVERSTÄRKENDE ANTIKÖRPER KÖNNEN DEN SCHWEREGRAD DES DENGUE-FIEBERS BEEINFLUSSEN
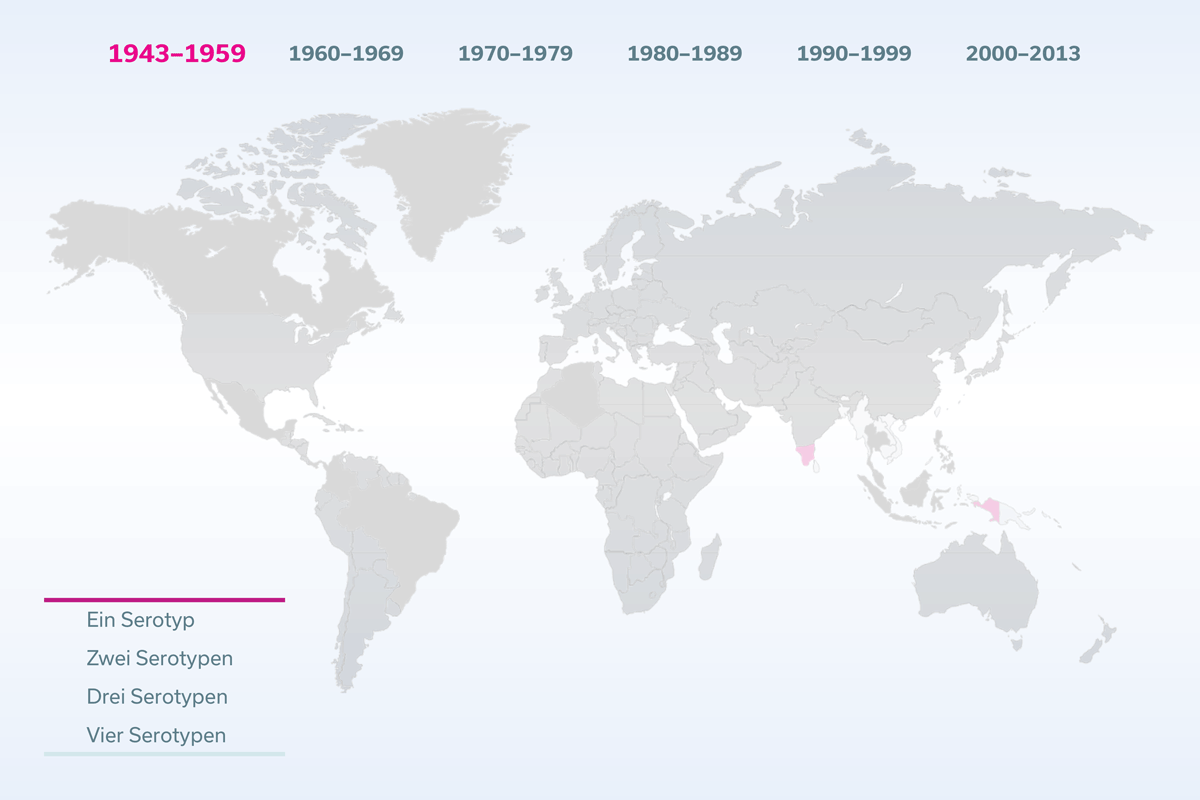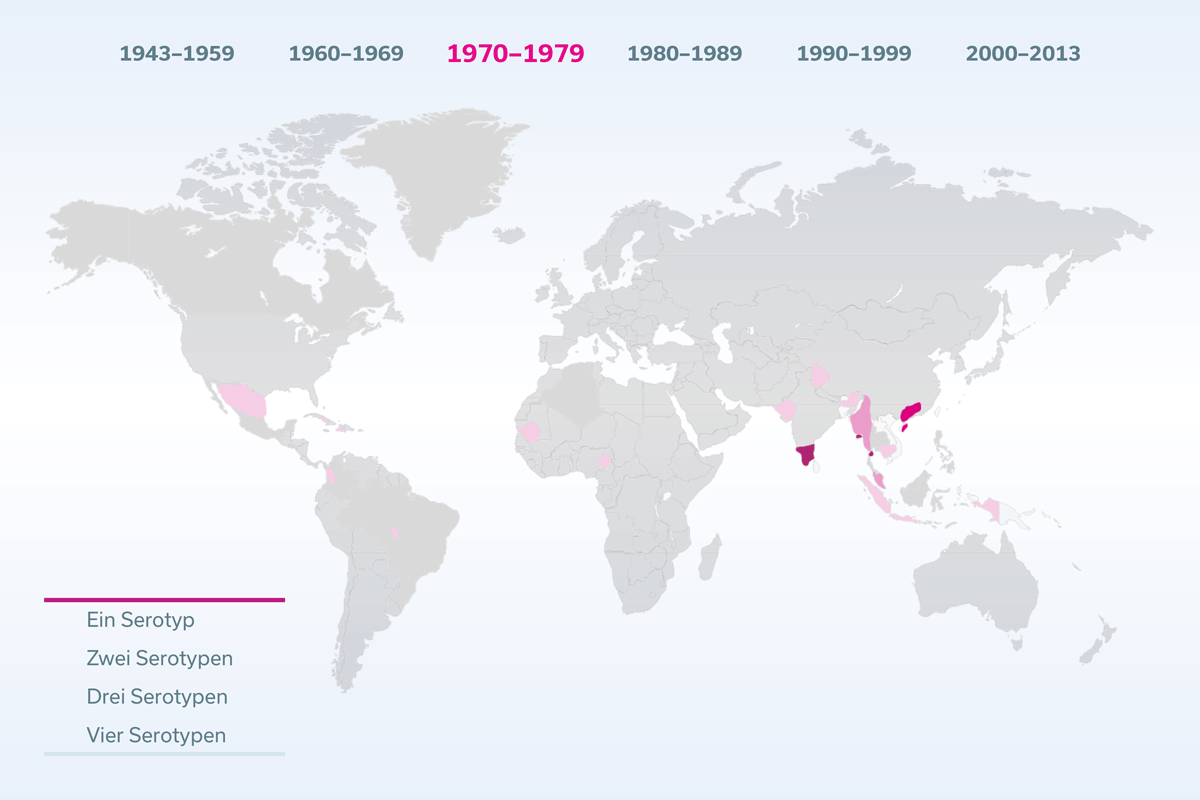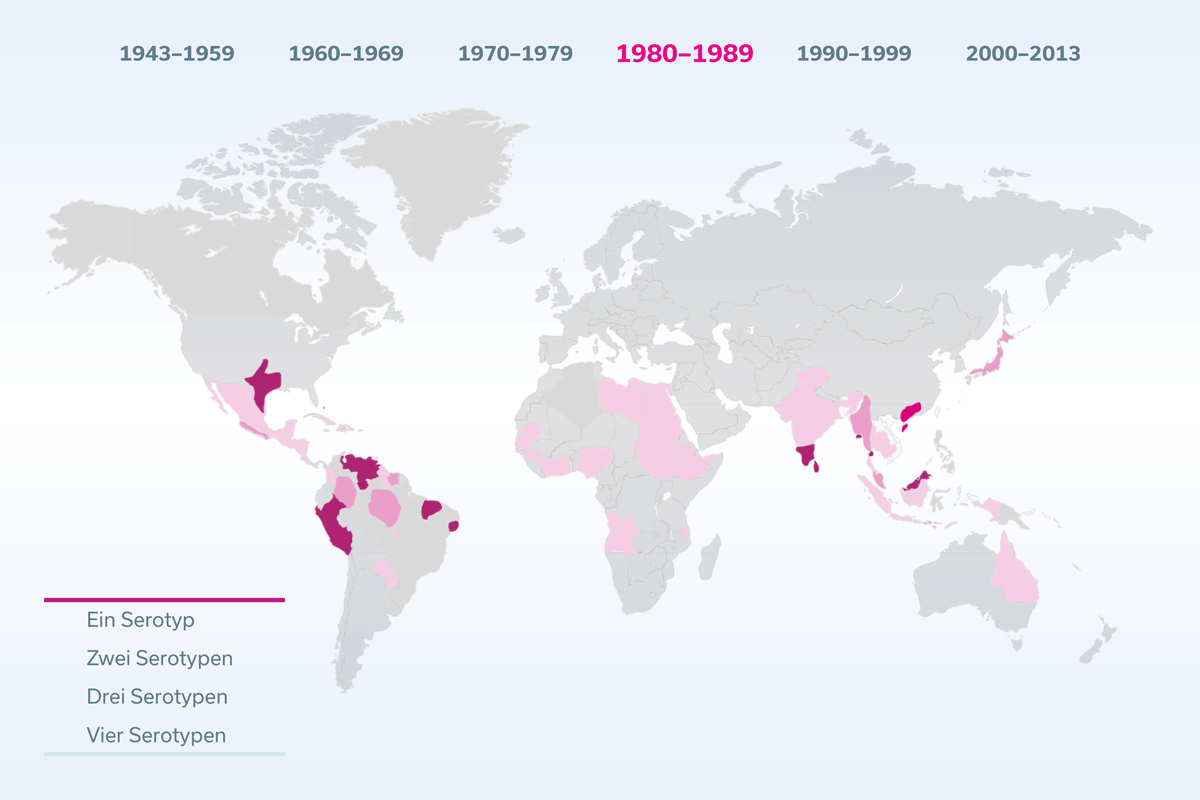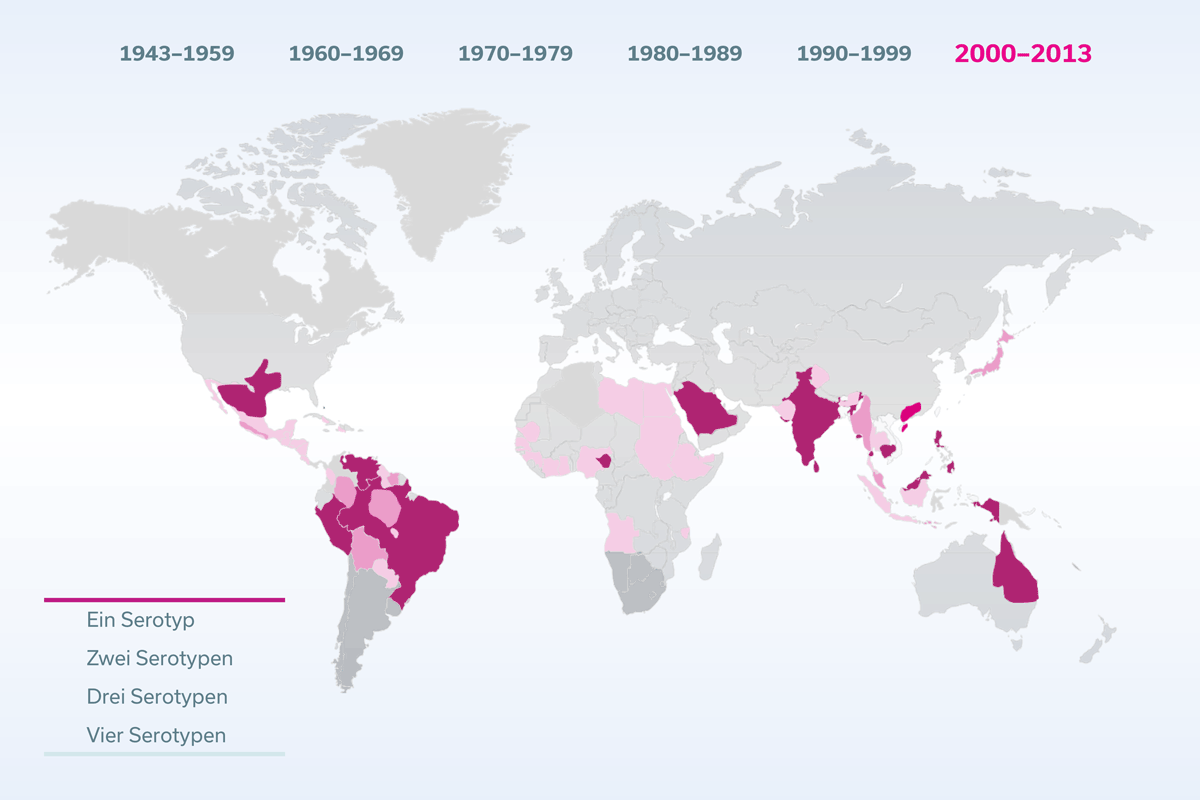
Es gibt vier Varianten, sogenannte Serotypen, des Dengue-Virus, die zwar miteinander verwandt sind, deren Proteine sich jedoch ein wenig voneinander unterscheiden. Dadurch können einige Antikörper, die einen Serotyp neutralisieren, bei einem anderen Serotypen zwar ebenfalls binden, diesen aber nicht neutralisieren. Dort bewirken sie paradoxerweise das Gegenteil, sie erleichtern nämlich den Eintritt in die Wirtszellen. Diese Antikörper werden infektionsverstärkende Antikörper genannt, da sie die Symptome einer Dengue-Infektion verstärken und die Wahrscheinlichkeit für einen schweren Verlauf erhöhen.
Dieses Phänomen tritt auf, wenn ein Mensch bereits Antikörper für einen Serotyp besitzt (Erstinfektion) und sich dann mit einem anderen Serotypen infiziert (Zweitinfektion). Dabei steigt das Risiko für schwere Verläufe.